无创产前基因检测
无创产前基因检测,又称为无创产前DNA检测、无创胎儿染色体非整倍体检测等。根据国际权威学术组织美国妇产科医师学院委员会,无创产前DNA检测(Non-invasive Prenatal Testing)是应用最广泛的技术名称。 无创DNA产前检测技术仅需采取孕妇静脉血,利用新一代DNA测序技术对母体外周血浆中的游离DNA片段(包含胎儿游离DNA)进行测序,并将测序结果进行生物信息分析,可以从中得到胎儿的遗传信息,从而检测胎儿是否患三大染色体疾病。
为什么要做无创产前基因检测?
平均每个人都携带了3~4个隐性遗传的致病突变,携带这种致病突变的父母不发病,其基因遗传给后代后则可能使其患病。这意味着“看似健康”的夫妻双方,也可能“非常巧合地”携带了相同的致病突变,他们的后代有1/4的概率患病,而普通的孕前检查无法预测到这种患病风险。
我国为出生缺陷的高发国,在每年约1600万的新生儿中,先天性致愚致残缺陷儿占每年出生人口总数的4%-6%,总数高达120万,占全世界每年500多万出生缺陷儿童的五分之一。我国政府每年支付82亿元左右的经费用于唐氏综合征患儿的医疗和社会救济,存活下来的出生缺陷儿多为终生残疾或智力障碍,无法治愈,由此给社会造成了严重的经济负担,对家庭造成的心理负担和精神痛苦更是无法用金钱来衡量。无创DNA产前检测技术的临床应用会为我国出生缺陷儿的产前检测做出极大贡献。
适用人群:
1. 高龄(年龄≥35岁),不愿选择有创产前诊断的孕妇;
2. 唐筛结果为高风险或者单项指标值改变,不愿选择有创产前诊断的孕妇;
3. 孕期B超胎儿NT值增高或其它解剖结构异常, 不愿选择有创产前诊断的孕妇;
4.不适宜进行有创产前诊断的孕妇,如病毒携带者、胎盘前置、胎盘低置、羊水过少、RH血型阴性、流产史、先兆流产或珍贵儿等;
5. 羊水穿刺细胞培养失败不愿意再次接受或不能再进行有创产前诊断的孕妇;
希望排除胎儿21三体、18三体、13三体综合征,自愿选择行无创产前检测的孕妇。
6.血清筛查阳性的孕妇以及对产前诊断有心理障碍的孕妇;
每对夫妻都有生育染色体疾病患儿的风险。其发生具有偶然性和随机性,事前毫无征兆,没有家族史和明确的毒物接触史,发病率随孕妇年龄的增高而升高。现没有治疗染色体疾病的有效手段。

出生缺陷及防控
5.6%出生缺陷发生率 | 每分钟有2.5位缺陷患儿出生 | 银出生缺陷致婴儿死亡率23.5%
据统计,大量出生缺陷是由隐性遗传病导致的。根据卫计委2012年发布的《中国出生缺陷防治报告》,目前我国出生缺陷发生率约为5.6%,每年新增出生缺陷约90万例。
出生缺陷已逐渐成为婴儿死亡、残疾的重要原因,不但严重危害儿童生存和生活质量,影响家庭幸福和谐,同时造成巨大的社会经济负担。

隐性遗传病
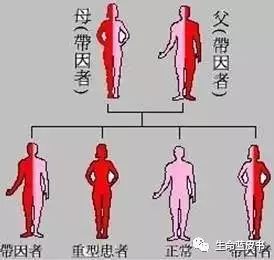
隐性遗传病是由位于染色体上隐性治病基因引起的。
隐性遗传病患儿的父母双方均为致病基因变异携带者,却不会显示任何病状,而其子女则有1/4的患病概率。
研究表明,约有24%的人群是隐性遗传病致病基因变异的携带者,而约有2%的家庭有着生育隐性遗传病患儿的高风险。
隐性遗传病具有遗传性和终身性两大特点,大部分患者病状严重且难以治愈,会给家庭带去极大的痛苦和严重的负担。但是随着科技的发展,隐性遗传病现在已经可以利用携带者筛查手段进行有效预防。

隐性遗传病的预防
一级防控:婚孕前防止缺陷儿的发生 ★★★★
婚前检查
遗传咨询
孕前保健
二级防控:产前减少缺陷儿的出生 ★★★
产前筛查
产前诊断
宫内治疗
三及防控:新生儿避免或减轻致残 ★★
新生儿筛查
及时治疗
|
项目 |
相关基因 |
临床表现 |
|
|
G6PD |
蚕豆病(G6PD缺乏症、葡萄糖-6-磷酸脱氢酶缺乏症) |
|
SLC25A13 |
希特林蛋白缺乏症 |
|
|
PMM2 |
先天性糖基化障碍 |
|
|
ATP7B |
肝豆状核变性(Wilson病、铜贮积症) |
|
|
GCDH |
戊二酸血症I型(戊二酰辅酶A脱氢酶缺乏症) |
|
|
GALT |
半乳糖血症I型 |
|
|
MCOLN1 |
粘脂质贮积症IV型(ML4) |
|
|
SLC22A5 |
原发性肉碱缺乏症(肾肉碱运输缺陷) |
|
|
ACADS |
短链酰基辅酶A脱氢酶缺乏症(丁酰辅酶A脱氢酶缺乏症) |
|
|
遗传性血液免疫病 |
HBA1/HBA2 |
α-地中海贫血 |
|
遗传性视力听力障碍 |
SLC26A4 |
耳聋-甲状腺肿综合征(Pendred综合症,常染色体隐性遗传非综合征性听力损失DFNB4型) |
|
USH2A |
|
|
|
TYR |
|
|
|
|
SMN1 |
脊髓型肌萎缩(SMA、遗传性运动神经元病、进行性肌萎缩、Werdnig-Hoffman病) |
|
|
PKHD1 |
婴儿性多囊肾(常染色体隐性遗传多囊肾病 |